Implanty zębowe to jedno z najskuteczniejszych i najbardziej estetycznych rozwiązań w protetyce stomatologicznej. Dzięki nim możliwe jest trwałe uzupełnienie braków w uzębieniu i poprawa funkcji jamy ustnej. Mimo wysokiej skuteczności implantacji, która wynosi około 95–98%, w niektórych przypadkach dochodzi do powikłań, w tym do odrzucenia implantu. Pojawienie się objawów wskazujących na problemy z integracją implantu z kością wymaga szybkiej reakcji, by zapobiec dalszym komplikacjom.
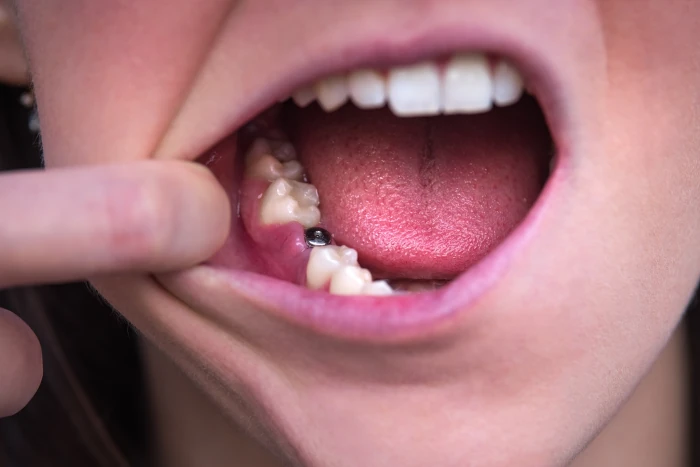
Przyczyny odrzucenia implantu zębowego
Odrzucenie implantu może być wynikiem różnych czynników, które wpływają na proces integracji implantu z kością (osteointegrację). Do najczęstszych przyczyn należą:
- Infekcje
Periimplantitis, czyli stan zapalny tkanek wokół implantu, jest jedną z głównych przyczyn niepowodzenia leczenia implantologicznego. Infekcje mogą być spowodowane nagromadzeniem płytki bakteryjnej, niewłaściwą higieną jamy ustnej lub zakażeniem podczas zabiegu. - Brak dostatecznej ilości kości
Niewystarczająca ilość lub jakość kości w miejscu wszczepienia implantu utrudnia jego stabilizację i prowadzi do niepowodzenia osteointegracji. - Przeciążenia mechaniczne
Nadmierne siły działające na implant, np. związane z bruksizmem lub nieprawidłowym ułożeniem korony protetycznej, mogą prowadzić do mikropęknięć kości i destabilizacji implantu. - Reakcje alergiczne i nietolerancja materiału
Chociaż implanty wykonuje się z biokompatybilnych materiałów, takich jak tytan czy cyrkon, niektóre osoby mogą wykazywać reakcje uczuleniowe lub nietolerancję na stosowane stopy. - Choroby ogólnoustrojowe
Niektóre schorzenia, takie jak cukrzyca, osteoporoza czy zaburzenia autoimmunologiczne, mogą wpływać na gojenie się tkanek i integrację implantu. - Palenie tytoniu
Nikotyna ogranicza przepływ krwi w tkankach jamy ustnej, co negatywnie wpływa na procesy regeneracyjne i może prowadzić do odrzucenia implantu.
Objawy odrzucenia implantu zęba
Rozpoznanie odrzucenia implantu wymaga zwrócenia uwagi na różne objawy, które mogą pojawić się w różnym czasie po zabiegu. Symptomy można podzielić na wczesne, występujące w pierwszych tygodniach po implantacji, oraz późne, pojawiające się po zakończeniu procesu osteointegracji.
- Ból i dyskomfort
W pierwszych dniach po zabiegu niewielki ból jest normalnym zjawiskiem, jednak jego przedłużanie się lub nasilenie może świadczyć o problemach. Utrzymujący się ból wokół implantu często wskazuje na stan zapalny lub brak stabilności implantu. - Obrzęk i zaczerwienienie dziąseł
Stany zapalne wokół implantu prowadzą do obrzęku i zmiany koloru tkanek miękkich. Obrzęk, który nie ustępuje po kilku dniach, może być oznaką periimplantitis. - Ruchomość implantu
Implant, który jest prawidłowo zintegrowany z kością, powinien być całkowicie nieruchomy. Jakakolwiek ruchomość implantu jest jednoznacznym sygnałem jego odrzucenia i wymaga natychmiastowej interwencji stomatologa. - Krwawienie z dziąseł
Krwawienie podczas szczotkowania czy spożywania posiłków może świadczyć o stanie zapalnym dziąseł wokół implantu. Jest to wczesny objaw problemów z tkankami przyzębia. - Wycieki ropne
Pojawienie się ropy w okolicy implantu wskazuje na zaawansowany stan zapalny, który może prowadzić do utraty implantu, jeśli nie zostanie szybko leczony. - Utrata kości wokół implantu
W zaawansowanym stadium odrzucenia implantu może dojść do resorpcji kości wokół jego powierzchni. Jest to widoczne zarówno w badaniach radiologicznych, jak i klinicznie – dziąsła mogą opadać, odsłaniając część implantu. - Nieprzyjemny zapach lub smak w ustach
Infekcja wokół implantu może prowadzić do wydzielania nieprzyjemnego zapachu lub smaku, co wskazuje na obecność bakterii i procesów ropnych. - Brak przyrostu tkanki dziąsłowej wokół implantu
W przypadku prawidłowej integracji implant otoczony jest zdrowymi, różowymi dziąsłami. Ich brak lub nieprawidłowy przyrost może sugerować problemy z gojeniem się tkanek.
Diagnostyka problemów z implantem
W przypadku wystąpienia objawów wskazujących na problemy z implantem, konieczne jest przeprowadzenie szczegółowej diagnostyki. Stomatolog ocenia stan implantu i otaczających go tkanek, wykonując badanie kliniczne oraz radiologiczne (np. zdjęcie RTG lub tomografię komputerową).
Podczas badania klinicznego lekarz sprawdza ruchomość implantu, stan dziąseł oraz obecność oznak stanu zapalnego. Z kolei badania obrazowe pozwalają ocenić stopień integracji implantu z kością i wykryć ewentualne zmiany, takie jak resorpcja kości czy obecność kieszeni ropnych.
Wczesne rozpoznanie problemów jest kluczowe dla zachowania implantu i uniknięcia konieczności jego usunięcia. Pacjenci, u których pojawiają się niepokojące objawy, powinni jak najszybciej skonsultować się z lekarzem stomatologiem.
Zobacz: Nowoczesne implanty w Dentistree
Bibliografia
- Misch, C. E. (2020). Contemporary Implant Dentistry. 4th ed. Elsevier. ISBN: 9780323391559.
- Albrektsson, T., & Wennerberg, A. (2004). "Oral implant surfaces: Part 1—Review focusing on topographic and chemical properties of different surfaces and in vivo responses to them". The International Journal of Prosthodontics, 17(5), 536–543.
- Heitz-Mayfield, L. J. A., & Lang, N. P. (2010). "Comparative biology of chronic and aggressive periodontitis vs. peri-implantitis". Periodontology 2000, 53(1), 167–181. DOI:10.1111/j.1600-0757.2010.00348.x.
- Renvert, S., Polyzois, I., & Claffey, N. (2008). "Surgical therapy for the control of peri-implantitis". Clinical Oral Implants Research, 19(4), 340–351. DOI:10.1111/j.1600-0501.2008.01610.x.
- Esposito, M., Hirsch, J. M., Lekholm, U., & Thomsen, P. (1998). "Biological factors contributing to failures of osseointegrated oral implants. (I). Success criteria and epidemiology". European Journal of Oral Sciences, 106(1), 527–551. DOI:10.1046/j.0909-8836.1998.eos106120.x.
