Paradontoza, czyli przewlekłe zapalenie przyzębia, jest jedną z najczęstszych chorób jamy ustnej i drugą po próchnicy najczęściej diagnozowaną patologią stomatologiczną w Polsce. Mimo że często kojarzona jest głównie z wiekiem czy genetyką, jej rzeczywiste przyczyny są dużo bardziej złożone i – co najważniejsze – w większości można im zapobiegać. Paradontoza rozwija się powoli, a jej pierwsze objawy bywają niespecyficzne. Zrozumienie mechanizmów prowadzących do jej powstania to kluczowy krok do skutecznej profilaktyki i leczenia.
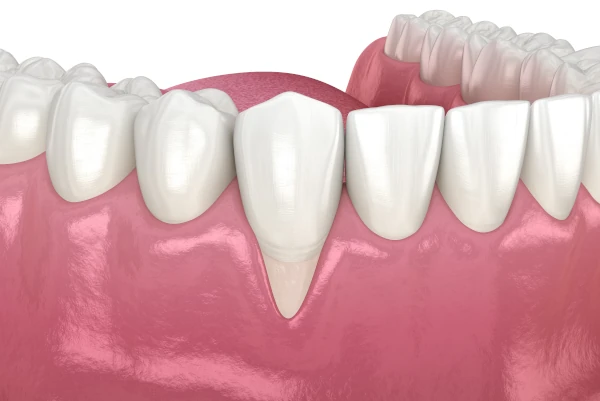
Płytka nazębna – początek problemu
Główną przyczyną paradontozy jest niewłaściwa higiena jamy ustnej, prowadząca do nagromadzenia się płytki nazębnej – cienkiego, miękkiego biofilmu bakteryjnego, który osadza się na powierzchni zębów. Jeśli nie jest regularnie usuwana, ulega mineralizacji i przekształca się w kamień nazębny. Zarówno płytka, jak i kamień stanowią środowisko sprzyjające namnażaniu bakterii, które inicjują stan zapalny dziąseł.
W początkowym etapie proces zapalny ogranicza się jedynie do dziąseł (gingivitis). Jeśli jednak nie zostanie opanowany, bakterie penetrują głębiej – do ozębnej i kości wyrostka zębodołowego – prowadząc do przewlekłego zapalenia przyzębia. Proces ten nie zachodzi z dnia na dzień, lecz rozwija się stopniowo, często przez wiele miesięcy lub lat.
Bakterie przyzębia i odpowiedź immunologiczna
Paradontoza to choroba infekcyjno-zapalna. Oznacza to, że udział w jej powstawaniu biorą zarówno drobnoustroje, jak i reakcja obronna organizmu. W jamie ustnej znajduje się ponad 700 gatunków bakterii, ale nie wszystkie są groźne. Za rozwój paradontozy odpowiadają głównie bakterie beztlenowe Gram-ujemne, takie jak Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Treponema denticola czy Tannerella forsythia.
Bakterie te produkują enzymy i toksyny uszkadzające tkanki przyzębia oraz prowokujące odpowiedź immunologiczną organizmu. Komórki układu odpornościowego, zamiast skutecznie zwalczyć zakażenie, wydzielają cytokiny i enzymy (np. metaloproteinazy), które dodatkowo niszczą własne tkanki – m.in. więzadła ozębnej i kość.
Palenie papierosów
Jednym z najważniejszych czynników ryzyka paradontozy jest palenie tytoniu. Szacuje się, że osoby palące mają nawet 3–6 razy wyższe ryzyko rozwoju paradontozy w porównaniu z osobami niepalącymi. Dym tytoniowy wpływa negatywnie na mikrokrążenie w dziąsłach, osłabia odpowiedź immunologiczną, sprzyja kolonizacji bakterii chorobotwórczych i utrudnia gojenie. Co istotne, u palaczy objawy stanu zapalnego są często maskowane – dziąsła mniej krwawią, co może prowadzić do mylnego wrażenia zdrowia.
Genetyka i predyspozycje rodzinne
Genetyczne uwarunkowania także odgrywają znaczącą rolę w rozwoju paradontozy. Badania pokazują, że u osób, których bliscy krewni cierpieli na przewlekłe zapalenie przyzębia, ryzyko zachorowania może być kilkukrotnie wyższe. Chodzi tu zarówno o podatność immunologiczną, jak i kształt anatomiczny dziąseł i kości, który może predysponować do szybszej utraty tkanek przyzębia w odpowiedzi na bakterie. Mimo wszystko, czynniki genetyczne nie są wyrokiem – odpowiednia profilaktyka pozwala znacząco ograniczyć ryzyko zachorowania nawet u osób obciążonych dziedzicznie.
Cukrzyca i inne choroby ogólnoustrojowe
Paradontoza bardzo często współistnieje z cukrzycą typu 1 i 2. Niewyrównana glikemia osłabia odpowiedź immunologiczną, sprzyja infekcjom i utrudnia regenerację tkanek. Z kolei stan zapalny obecny w przyzębiu może negatywnie wpływać na kontrolę poziomu cukru we krwi, co powoduje powstanie błędnego koła. Badania pokazują, że osoby z cukrzycą mają 2–3 razy wyższe ryzyko rozwoju zaawansowanej paradontozy.
Inne schorzenia, które mogą przyczyniać się do chorób przyzębia, to m.in. choroby układu krążenia, osteoporoza, zaburzenia hormonalne (np. w ciąży lub menopauzie), przewlekła niewydolność nerek czy AIDS. Także leki immunosupresyjne, przeciwpadaczkowe lub powodujące suchość jamy ustnej mogą pogarszać stan przyzębia.
Stres i styl życia
Nie bez znaczenia pozostaje również styl życia. Przewlekły stres osłabia odporność i może zwiększać poziom hormonów takich jak kortyzol, które wpływają negatywnie na stan dziąseł. Dodatkowo osoby żyjące w ciągłym stresie częściej zaniedbują higienę jamy ustnej, rzadziej odwiedzają dentystę i częściej palą papierosy – co potęguje ryzyko.
Nieprawidłowa dieta, uboga w witaminy (szczególnie witaminę C i D), antyoksydanty i błonnik, także wpływa na zdrowie przyzębia. Niedobór składników odżywczych osłabia mechanizmy obronne dziąseł i zmniejsza zdolność tkanek do regeneracji. Wysokoprzetworzona żywność, cukry proste i brak nawodnienia to dodatkowe czynniki wspierające rozwój stanu zapalnego.
Nieprawidłowy zgryz i przeciążenia zgryzowe
Mniej oczywistą, ale istotną przyczyną paradontozy są także przeciążenia zgryzowe. Zbyt duża siła żucia przenoszona na pojedyncze zęby może prowadzić do uszkodzenia więzadeł ozębnej i przyspieszyć degradację kości. Nieprawidłowy zgryz, braki zębowe, bruksizm (nocne zgrzytanie zębami) oraz źle dopasowane wypełnienia lub protezy mogą pogłębiać problemy przyzębia, nawet przy dobrej higienie.
Dane epidemiologiczne
Według danych Światowej Organizacji Zdrowia, choroby przyzębia dotykają około 50% dorosłej populacji świata, a ciężkie formy paradontozy występują u około 14% osób dorosłych. W Polsce sytuacja jest równie poważna – badania wskazują, że objawy paradontozy występują u nawet 70% dorosłych Polaków. W grupie wiekowej 35–44 lata jedynie 1–2% populacji ma całkowicie zdrowe przyzębie. W grupie seniorów powyżej 65. roku życia problem ten może dotyczyć nawet 40% osób, w większości w stadium zaawansowanym.
Leczenie Paradontozy w Dentistree
ul. Oś Królewska 18 lok. U2
02-972 Warszawa – Wilanów
Skontaktuj się
